La douleur thoracique┬Āest un┬Āsympt├┤me qui peut ├¬tre associ├® ├Ā de nombreuses anomalies et maladies, il est g├®n├®ralement consid├®r├® comme une urgence en raison de la possibilit├®┬ĀdŌĆÖangine de poitrine ou┬ĀdŌĆÖinfarctus du myocarde,┬Āmaladies cardiaques auxquelles┬Āla douleur thoracique peut ├¬tre associ├®e. Lorsque la douleur thoracique ne peut pas ├¬tre attribu├®e ├Ā des pathologies du┬Āc┼ōur, on parle de ┬½┬Ādouleur thoracique non cardiaque┬Ā┬╗. Les lignes directrices les plus r├®centes recommandent dŌĆÖattribuer le code rouge ├Ā une douleur thoracique dŌĆÖorigine cardiaque pr├®sum├®e ├Ā la phase de triage.
En bref, il sŌĆÖagit dŌĆÖune┬Ādouleur ou dŌĆÖun inconfort dans la poitrine, g├®n├®ralement ├Ā lŌĆÖavant de la┬Āpoitrine.┬Ā[1] Elle peut se manifester selon le cas, sous forme de crevaison, de pression, de lourdeur ou de compression et selon lŌĆÖintensit├® telle que douleur aigu├½, sanglot, etc...┬Ā[2] Parmi les sympt├┤mes associ├®s peuvent ├¬tre: douleur ├Ā lŌĆÖ├®paule, au cou, ├Ā la m├óchoire, au bras ou au┬Āhaut de lŌĆÖabdomen, qui peut changer de place, ainsi que┬Ānaus├®es, transpiration ou┬Āessoufflement.┬Ā[1]┬Ā[2]
Fondamentalement, il peut ├¬tre divis├® en ┬½┬Ādouleur li├®e au c┼ōur┬Ā┬╗ et ┬½┬Ādouleur non li├®e au┬Āc┼ōur ┬╗.┬Ā[1]┬Ā[3] La douleur due ├Ā un flux sanguin insuffisant vers le c┼ōur est appel├®e┬Āangine de poitrine.┬Ā[4] Les personnes atteintes┬Āde diab├©te ou les personnes ├óg├®es peuvent pr├®senter des sympt├┤mes moins clairs.┬Ā[2]
Parmi les causes graves et relativement courantes figurent le┬Āsyndrome coronarien aigu, comme┬ĀlŌĆÖinfarctus du myocarde (31 %), lŌĆÖembolie pulmonaire (2 %),┬Āle pneumothorax,┬Āla p├®ricardite (4 %), la┬Ādissection aortique (1 %) et la rupture de┬ĀlŌĆÖ┼ōsophage.┬Ā[2] Les autres causes courantes sont: le┬Āreflux gastro-┼ōsophagien pathologique (40%), les douleurs musculaires ou squelettiques (28%), la┬Āpneumonie (2%), le┬Āzona (0,5%),┬Āla pleurite,┬Āles troubles traumatiques et anxieux.┬Ā[2]┬Ā[5] La d├®termination de la cause de la douleur thoracique est bas├®e sur les ant├®c├®dents m├®dicaux dŌĆÖune personne,┬ĀlŌĆÖexamen physique et dŌĆÖautres tests m├®dicaux.┬Ā[2] Cependant, environ 3% des┬Ācrises cardiaques ne sont pas d├®tect├®es initialement.┬Ā[1]
Le traitement de la douleur thoracique est bas├® sur la cause sous-jacente.┬Ā[1] Le traitement initial comprend souvent les m├®dicaments┬Āaspirine et┬Ānitroglyc├®rine.┬Ā[1] [6] La r├®ponse au traitement nŌĆÖindique g├®n├®ralement pas si la douleur est li├®e au c┼ōur.[1] Lorsque la cause nŌĆÖest pas claire, la personne peut ├¬tre r├®f├®r├®e pour une ├®valuation plus approfondie.┬Ā[2]
Les douleurs thoraciques repr├®sentent environ 5% des probl├©mes quŌĆÖelles pr├®sentent ├Ā lŌĆÖurgence.┬Ā[2] Aux ├ētats-Unis, environ 8 millions de personnes se rendent aux urgences avec des douleurs thoraciques chaque ann├®e.┬Ā[1] De ce nombre, environ 60 % sont admis ├Ā lŌĆÖh├┤pital ou dans une unit├® dŌĆÖobservation.┬Ā[1] Le co├╗t des visites dŌĆÖurgence pour les douleurs thoraciques aux ├ētats-Unis est de plus de 8 milliards de dollars par an.┬Ā[000] La douleur thoracique repr├®sente environ 5,0 % des visites des enfants ├Ā lŌĆÖurgence.┬Ā[5]
Sympt├┤mes
La douleur thoracique peut survenir de diff├®rentes mani├©res selon le diagnostic sous-jacent, elle peut ├®galement varier dŌĆÖune personne ├Ā lŌĆÖautre en fonction de lŌĆÖ├óge, du sexe, du poids et dŌĆÖautres diff├®rences.┬Ā[8] La douleur peut se pr├®senter sous la forme dŌĆÖune sensation de piq├╗re, de br├╗lure, de douleur, aigu├½ ou de pression sur la poitrine,[9][8] ainsi que dŌĆÖirradiation ou de d├®placement vers diverses autres parties du corps, y compris : le haut de lŌĆÖ├®paule, le cou, les bras gauche ou droit, la┬Ācolonne cervicale, le dos et le haut de lŌĆÖabdomen. [10] DŌĆÖautres sympt├┤mes associ├®s ├Ā la douleur thoracique peuvent inclure des┬Ānaus├®es,┬Ādes vomissements,┬Ādes ├®tourdissements,┬Āun essoufflement, de lŌĆÖanxi├®t├® et de la transpiration.┬Ā[9][8] Le type, la gravit├®, la dur├®e et les sympt├┤mes associ├®s ├Ā la douleur thoracique peuvent aider ├Ā orienter le diagnostic et le traitement ult├®rieur.
├ētiologie
Il existe de nombreuses causes de douleurs thoraciques, allant de certaines extr├¬mement graves qui menacent la vie du patient, ├Ā dŌĆÖautres moins graves, comme une┬Āpathologie gastro-┼ōsophagienne, qui repr├®sente 40% de lŌĆÖ├®chantillon de douleurs thoraciques.┬Ā[11]
Chez les adultes, les causes les plus courantes de douleurs thoraciques comprennent:┬Āgastro-intestinale (40%), maladie┬Ācoronarienne (31%),┬Āmusculo-squelettique (28%),┬Āp├®ricardite (4%) et┬Āembolie pulmonaire (2%).┬Ā[12] DŌĆÖautres causes moins fr├®quentes comprennent: la pneumonie, le cancer du poumon et les an├®vrismes de lŌĆÖaorte.┬Ā[12] Les causes psychog├©nes de la douleur thoracique peuvent inclure les┬Āattaques de panique; Cependant, il sŌĆÖagit dŌĆÖun diagnostic dŌĆÖexclusion.┬Ā[13]
Chez les enfants, les causes les plus fr├®quentes de douleurs thoraciques sont┬Āles muscles squelettiques (76-89%), lŌĆÖasthme induit par lŌĆÖexercice (4-12%), les┬Āmaladies gastro-intestinales (8%) et les causes psychog├©nes (4%).┬Ā[14] Les douleurs thoraciques chez les enfants peuvent ├®galement avoir des causes cong├®nitales.
Cardiovasculaire
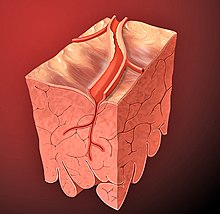
Un blocage des art├©res coronaires peut entra├«ner une crise cardiaque
- Syndrome coronarien aigu
- Angor stable ou instable
- Infarctus du myocarde (┬½ crise cardiaque ┬╗) : Les gens se plaignent souvent dŌĆÖune sensation de pression ou de compression sur la poitrine.┬Ā[15] Les autres sympt├┤mes associ├®s comprennent : transpiration excessive, naus├®es, vomissements et faiblesse.┬Ā[15] La douleur thoracique est le plus souvent associ├®e ├Ā un infarctus ant├®rieur d├╗ ├Ā une d├®t├®rioration du┬Āventricule gauche; une crise cardiaque inf├®rieure est le plus souvent associ├®e ├Ā des naus├®es, des vomissements et une transpiration excessive due ├Ā une irritation du┬Ānerf vague; LŌĆÖinfarctus lat├®ral est associ├® ├Ā une douleur dans le bras gauche.
- Angine de Prinzmetal - la douleur thoracique est caus├®e par un vasospasme coronaire. Plus fr├®quent chez les femmes de moins de 50 ans. La personne se plaint souvent de douleurs thoraciques au repos. Il peut se produire t├┤t le matin qui r├®veille la personne du sommeil.
- Consommation de coca├»ne: cette condition est suspect├®e lorsquŌĆÖune personne pr├®sentant peu ou pas de risque┬ĀdŌĆÖath├®roscl├®rose a des douleurs thoraciques non traumatiques. LŌĆÖingestion de coca├»ne peut provoquer une┬Āvasoconstriction des art├©res coronaires, produisant ainsi une douleur thoracique semblable ├Ā une crise cardiaque. Les sympt├┤mes peuvent appara├«tre dans lŌĆÖheure qui suit la consommation de coca├»ne.
- St├®nose aortique - cette condition survient lorsque la personne a une┬Āvalve bicuspide cong├®nitale sous-jacente, une┬Āscl├®rose aortique ou des ant├®c├®dents de┬Āfi├©vre rhumatismale. La douleur thoracique survient g├®n├®ralement pendant lŌĆÖactivit├® physique.┬ĀLa syncope est un sympt├┤me tardif. Des signes et sympt├┤mes dŌĆÖinsuffisance cardiaque peuvent ├®galement survenir. Dans┬ĀlŌĆÖauscultation, le bruit systolique dŌĆÖ├®jection forte peut ├¬tre mieux entendu dans le deuxi├©me espace intercostal droit et rayonn├® vers lŌĆÖart├©re carotide du cou. La division du┬Ādeuxi├©me son cardiaque est entendue dans la st├®nose s├®v├©re.
- Cardiomyopathie hypertrophique: cŌĆÖest lŌĆÖhypertrophie du septum interventriculaire qui provoque une obstruction de lŌĆÖ├®coulement du ventricule gauche. La dyspn├®e et les douleurs thoraciques surviennent g├®n├®ralement pendant les activit├®s quotidiennes. Parfois, une syncope (├®vanouissement) peut survenir. ├Ć lŌĆÖexamen physique, les r├®sultats significatifs comprennent: bruit systolique fort et triple impulsion apicale palpable due au quatri├©me son cardiaque presistolique palpable.
- La dissection aortique est caract├®ris├®e par une forte douleur thoracique irradiant du dos. Il est g├®n├®ralement associ├® au┬Āsyndrome de Marfan et ├Ā┬ĀlŌĆÖhypertension. ├Ć lŌĆÖexamen, on peut entendre un bruit dŌĆÖinsuffisance aortique avec des impulsions radiales in├®gales.┬Ā[16]
- P├®ricardite - cette condition peut ├¬tre le r├®sultat dŌĆÖune infection virale telle que le┬Āvirus Coxsackie et┬ĀlŌĆÖ├®covirus, la tuberculose, une maladie auto-immune, lŌĆÖur├®mie et apr├©s un infarctus du myocarde (syndrome de Dressler). La douleur thoracique est souvent de nature┬Āpleur├®tique (associ├®e ├Ā la respiration) qui est aggrav├®e par la position couch├®e et soulag├®e en position assise en avant, parfois accompagn├®e de fi├©vre. Dans lŌĆÖauscultation, on peut entendre des frottements p├®ricardiques.
- Ventouses cardiaques
- Arythmie:┬ĀLa fibrillation auriculaire et un certain nombre dŌĆÖautres arythmies peuvent causer des douleurs thoraciques.
- Myocardite
- Syndrome de prolapsus de la valve mitrale: les personnes touch├®es sont g├®n├®ralement des femmes minces qui ont une douleur thoracique aigu├½ de qualit├®, situ├®e ├Ā lŌĆÖapex et soulag├®e lors de lŌĆÖ├®tirement. DŌĆÖautres sympt├┤mes comprennent: essoufflement, fatigue et palpitations. En auscultation, un clic semi-systolique peut ├¬tre entendu suivi dŌĆÖun murmure systolique tardif, plus fort lorsque la personne est debout.
- An├®vrisme de lŌĆÖaorte
Respiratoire
- LŌĆÖasthme est une maladie inflammatoire courante ├Ā long terme des voies respiratoires des poumons. Elle se caract├®rise par des sympt├┤mes variables et r├®currents, une obstruction r├®versible du flux dŌĆÖair et un bronchospasme. Les sympt├┤mes comprennent des ├®pisodes de respiration sifflante, de toux, dŌĆÖoppression thoracique et dŌĆÖessoufflement. La douleur thoracique survient g├®n├®ralement lors dŌĆÖune activit├® intense ou dŌĆÖun exercice intense.
- Bronchite
- Embolie pulmonaire - les signes et sympt├┤mes habituels sont essoufflement, douleur pleur├®tique dans la poitrine,┬Āsang dans les expectorations pendant la toux et gonflement des membres inf├®rieurs. Les facteurs de risque comprennent : la chirurgie r├®cente, la malignit├® et lŌĆÖ├®tat alit├®. La source du┬Āpiston provient g├®n├®ralement dŌĆÖune┬Āthromboembolie veineuse.
- Pneumonie [17]
- H├®mothorax
- Pneumothorax: ceux qui ont un risque plus ├®lev├® de d├®velopper un┬Āpneumothorax sont les fumeurs grands et minces qui ont souffert de maladies pulmonaires sous-jacentes telles que┬ĀlŌĆÖemphys├©me. Les personnes touch├®es peuvent avoir une douleur thoracique aigu├½ qui irradie vers lŌĆÖ├®paule du m├¬me c├┤t├®. LŌĆÖexamen physique a r├®v├®l├® lŌĆÖabsence de sons respiratoires et dŌĆÖhyperr├®sonance du c├┤t├® affect├® du thorax.
- Pleur├®sie [17]
- Tuberculose
- Trach├®ite
- Cancer du sein
Gastro-intestinal

Le reflux gastro-┼ōsophagien est une cause fr├®quente de douleur thoracique chez les adultes
- Reflux gastro-┼ōsophagien: la douleur est aggrav├®e en position couch├®e ou apr├©s les repas. Les gens peuvent d├®crire cela comme une┬Ābr├╗lure dŌĆÖestomac. En outre, ils peuvent ├®galement se plaindre dŌĆÖessayer le contenu amer de lŌĆÖestomac.┬Ā[17]
- Acalasie, ┼ōsophage┬Ādans casse-noisette et autres troubles de la motilit├® de┬ĀlŌĆÖ┼ōsophage
- Spasme ┼ōsophagien diffus : contrairement aux douleurs cardiaques dans la poitrine, les douleurs ┼ōsophagiennes ne sont pas li├®es ├Ā lŌĆÖactivit├®. La douleur est g├®n├®ralement associ├®e ├Ā lŌĆÖingestion dŌĆÖeau chaude ou froide.┬Ā[17]
- Rupture ┼ōsophagienne : les personnes atteintes se plaignent souvent dŌĆÖune douleur soudaine, intense et constante qui commence du cou au haut de lŌĆÖabdomen. La douleur est aggrav├®e par la d├®glutition. ├Ć lŌĆÖexamen, un gonflement et un craquement du cou peuvent ├¬tre remarqu├®s en raison de lŌĆÖemphys├©me sous-cutan├®, car lŌĆÖext├®rieur p├®n├©tre de lŌĆÖ┼ōsophage dans le┬Ātissu sous-cutan├®.
- Oesophagite: Il existe de nombreuses causes┬ĀdŌĆÖ┼ōsophagite. LŌĆÖ┼ōsophagite caus├®e par┬ĀCandida albicans est g├®n├®ralement observ├®e chez les patients sous chimioth├®rapie ou VIH. Les m├®dicaments tels que les┬Āanti-inflammatoires non st├®ro├»diens et lŌĆÖalendronate peuvent induire une ┼ōsophagite sŌĆÖils ne sont pas aval├®s correctement.┬Ā[17]
- Dyspepsie fonctionnelle
- Hernie hiatale
- Oesophage pneumatique marteau (p├®ristaltisme hypercontractile): spasme musculaire ┼ōsophagien intense et de longue dur├®e. [18][19]
- Chol├®cystite aigu├½: Elle se caract├®rise par un signe de Murphy positif o├╣ la personne a un arr├¬t de┬ĀlŌĆÖinhalation lorsque le m├®decin met son doigt dans la r├®gion sous-costale droite de lŌĆÖabdomen.
- Pancr├®atite aigu├½: des ant├®c├®dents de┬Āconsommation excessive dŌĆÖalcool, de lithiase biliaire (calculs dans la v├®sicule biliaire) et┬ĀdŌĆÖhypertriglyc├®rid├®mie sont des facteurs de risque de┬Āpancr├®atite. CŌĆÖest une douleur constante et sourde dans la partie sup├®rieure de lŌĆÖabdomen.
- Ulc├©re peptique perfor├® : apparition soudaine dŌĆÖune douleur intense dans la partie sup├®rieure de lŌĆÖabdomen qui se transforme ensuite en┬Āp├®ritonite (inflammation des tissus qui recouvrent les organes abdominaux).
- Gastrite aiguë [17]
Paroi thoracique
Psychologique
- Attaque de panique: La douleur thoracique est un sympt├┤me courant des attaques de panique, avec jusquŌĆÖ├Ā 78% des personnes d├®crivant une douleur thoracique avec leurs pires attaques de panique.┬Ā[20] La douleur thoracique globale est un sympt├┤me de jusquŌĆÖ├Ā 48% des attaques de panique soudaines et 10% des attaques de panique progressives.┬Ā[20]
- Anxi├®t├® [17]
- D├®pression clinique
- Trouble de somatisation┬Ā[17]
- Hypocondrie
Autrui
Approche diagnostique
Ant├®c├®dents m├®dicaux
Conna├«tre les facteurs de risque dŌĆÖune personne peut ├¬tre tr├©s utile pour d├®terminer ou exclure les causes graves de douleurs thoraciques. Par exemple, la crise cardiaque et la┬Ādissection de lŌĆÖaorte thoracique sont tr├©s rares chez les personnes en bonne sant├® de moins de 30 ans, mais significativement plus fr├®quentes chez les personnes pr├®sentant des facteurs de risque importants, tels que lŌĆÖ├óge avanc├®, le tabagisme,┬ĀlŌĆÖhypertension,┬Āle diab├©te, des ant├®c├®dents de┬Āmaladie coronarienne ou dŌĆÖaccident┬Āvasculaire c├®r├®bral, des ant├®c├®dents familiaux positifs (ath├®roscl├®rose pr├®matur├®e, troubles┬Ādu cholest├®rol,┬Ācrise cardiaque) ├Ā un ├óge pr├®coce) et dŌĆÖautres facteurs de risque. La douleur thoracique qui irradie vers une ou les deux ├®paules ou bras, la douleur thoracique qui survient avec lŌĆÖactivit├® physique, la douleur thoracique associ├®e ├Ā des naus├®es ou des vomissements, la douleur thoracique accompagn├®e de┬Ādiaphor├©se ou de transpiration, ou la douleur thoracique d├®crite comme ┬½┬Āpression┬Ā┬╗, a une probabilit├® plus ├®lev├®e de souffrance. ├ētant li├® au syndrome coronarien aigu, ou un apport insuffisant de sang au muscle cardiaque, mais m├¬me sans ces sympt├┤mes, la douleur thoracique peut ├¬tre un signe de┬Āsyndrome coronarien aigu. [21] DŌĆÖautres indices de lŌĆÖhistoire peuvent aider ├Ā r├®duire le nombre soup├¦onn├® dŌĆÖinfarctus du myocarde. Il sŌĆÖagit notamment de douleurs thoraciques d├®crites comme ┬½┬Āaigu├½s┬Ā┬╗ ou ┬½┬Āpoignard┬Ā┬╗, de douleurs thoraciques de nature positionnelle ou┬Āpleur├®tique et de douleurs thoraciques qui peuvent se reproduire ├Ā la palpation. [22][23] Cependant, des sympt├┤mes atypiques et typiques du syndrome coronarien aigu peuvent survenir et, en g├®n├®ral, des ant├®c├®dents ne suffisent pas pour exclure le diagnostic de syndrome coronarien aigu.┬Ā[23] Dans certains cas, la douleur thoracique peut m├¬me ne pas ├¬tre un sympt├┤me dŌĆÖun ├®v├®nement cardiaque aigu. On estime que 33% des personnes atteintes dŌĆÖinfarctus du myocarde aux ├ētats-Unis nŌĆÖont pas de douleurs thoraciques et ont une mortalit├® significativement plus ├®lev├®e ├Ā la suite dŌĆÖun traitement retard├®.┬Ā[24]
Examen physique
Des ant├®c├®dents m├®dicaux et un examen physique pr├®cis sont essentiels pour s├®parer les causes de maladies dangereuses des causes triviales, et la gestion de la douleur thoracique peut ├¬tre effectu├®e dans des unit├®s sp├®cialis├®es (appel├®es┬Āunit├®s dŌĆÖ├®valuation m├®dicale) pour concentrer la recherche. Parfois, des signes m├®dicaux invisibles dirigeront le diagnostic vers des causes particuli├©res, telles que le signe de Levine dans lŌĆÖisch├®mie cardiaque.┬Ā[25] Cependant, dans le cas du┬Āsyndrome coronarien aigu, un troisi├©me bruit du c┼ōur, la┬Ādiaphor├©se et lŌĆÖhypotension sont les r├®sultats les plus fortement associ├®s de lŌĆÖexamen physique. [26] Cependant, ces signes ont une valeur pronostique et diagnostique limit├®e.┬Ā[27] DŌĆÖautres r├®sultats dŌĆÖexamen physique sugg├®rant une douleur cardiaque thoracique peuvent inclure┬ĀlŌĆÖhypertension,┬Āla tachycardie,┬Āla bradycardie et de nouveaux┬Ābruits cardiaques.┬Ā[27] La douleur thoracique qui peut se reproduire lors de lŌĆÖexamen physique avec contact de la paroi thoracique est plus r├®v├®latrice dŌĆÖune douleur thoracique non cardiaque, mais elle ne peut toujours pas exclure compl├©tement le syndrome coronarien aigu.┬Ā[28] Pour cette raison, des tests suppl├®mentaires sont g├®n├®ralement n├®cessaires pour ├®tablir le diagnostic.
├Ć lŌĆÖurgence, lŌĆÖapproche typique de la douleur thoracique consiste ├Ā ├®carter les causes les plus dangereuses :┬Ācrise cardiaque,┬Āembolie pulmonaire,┬Ādissection aortique thoracique, rupture ┼ōsophagienne,┬Āpneumothorax de tension et blocage cardiaque. En ├®liminant ou en confirmant les causes les plus graves, un diagnostic de lŌĆÖorigine de la douleur peut ├¬tre fait. Souvent, aucune cause d├®finitive ne sera trouv├®e, et alors la tranquillit├® dŌĆÖesprit est assur├®e.┬Ā[29]
Score de risque
Le score global record des ├®v├®nements coronariens aigus et de la thrombose dans lŌĆÖinfarctus du myocarde effectu├® au moment de lŌĆÖadmission peut aider ├Ā stratifier les personnes en groupes ├Ā risque faible, interm├®diaire et ├®lev├® pour le syndrome coronarien aigu.┬Ā[30] Cependant, ces scores ne fournissent pas de lignes directrices de gestion pour les personnes stratifi├®es par risque.
Le score HEART stratifie les personnes en groupes ├Ā faible risque et ├Ā haut risque, et recommande lŌĆÖinscription ou lŌĆÖadmission en fonction du score.┬Ā[30]
Score HEERT[31][32]
| Crit├©res | Valeur en points |
| Histoire |
| Tr├©s suspect |
+2 |
| Mod├®r├®ment suspect |
+1 |
| Un peu suspect |
0 |
| ECG |
| D├®pression ST importante |
+2 |
| Perturbation non sp├®cifique de la repolarisation |
+1 |
| Normal |
0 |
| Âge |
| Ōēź 65 |
+2 |
| 45-65 |
+1 |
| Ōēż 45 |
0 |
| Risque* |
| Ōēź 3 facteurs de risque ou ant├®c├®dents de maladie ath├®roscl├®reuse |
+2 |
| 1-2 facteurs de risque |
+1 |
| Aucun facteur de risque connu |
0 |
| Troponine |
| Ōēź 3 ├Ś limite normale |
+2 |
| 1-3 ├Ś limite normale |
+1 |
| Ōēż limite normale |
0 |
| * comprennent┬ĀlŌĆÖhypercholest├®rol├®mie, lŌĆÖhypertension, le┬Ādiab├©te sucr├®, le tabagisme,┬ĀlŌĆÖob├®sit├® |
Score cumul├® :
- 0-3 : 2,5% de risque dŌĆÖ├®v├®nement cardiaque ind├®sirable. Le patient peut recevoir son cong├® avec un suivi.
- 4-6 : 20,3% de risque dŌĆÖ├®v├®nement cardiaque ind├®sirable. Les patients doivent ├¬tre admis ├Ā lŌĆÖh├┤pital pour avoir des tendances ├Ā la troponine et des tests provocateurs.
- Ōēź7 : 72,7% de risque dŌĆÖ├®v├®nement cardiaque ind├®sirable, sugg├®rant des mesures invasives pr├®coces avec ces patients et une coordination ├®troite avec la cardiologie hospitali├©re.
Si un┬Āsyndrome coronarien aigu (┬½┬Ācrise cardiaque┬Ā┬╗) est suspect├®, de nombreuses personnes sont bri├©vement admises pour observation, ECG s├®quentiel et mesure des enzymes cardiaques dans le sang au fil du temps. Parfois, dŌĆÖautres tests de suivi peuvent d├®terminer la cause.
Examens m├®dicaux
Sur la base de ce qui pr├®c├©de, divers tests peuvent ├¬tre tri├®s:[33]
Th├®rapie
Il varie en fonction de la cause sous-jacente de la douleur et du stade de soins.
Examens
LŌĆÖ├®lectrocardiogramme ├Ā 12 pontages sert ├Ā donner une premi├©re indication de lŌĆÖimplication du c┼ōur dans lŌĆÖ├®tiologie du┬Āc┼ōur. LŌĆÖECG ne doit pas ├¬tre consid├®r├® comme d├®finitif, car les faux n├®gatifs ne sont pas rares et doivent ├¬tre confirm├®s par des tests de laboratoire (myoglobuline,┬Ātroponine et autres marqueurs cardiaques).┬Ā[37]
DŌĆÖautres tests sont┬ĀlŌĆÖimagerie thoracique et les tests sanguins.
Soins pr├®hospitaliers
La douleur thoracique est un sympt├┤me courant rencontr├® par les services m├®dicaux dŌĆÖurgence.┬ĀLŌĆÖaspirine augmente la survie chez les personnes atteintes du syndrome coronarien aigu et il est raisonnable pour les r├®partiteurs EMS de la recommander chez les personnes sans saignement grave r├®cent.┬Ā[38] LŌĆÖoxyg├©ne suppl├®mentaire a ├®t├® utilis├® dans le pass├® pour la plupart des personnes souffrant de douleurs thoraciques, mais il nŌĆÖest pas n├®cessaire ├Ā moins que┬Āles saturations en oxyg├©ne soient inf├®rieures ├Ā 94% ou quŌĆÖil y ait des signes de┬Ād├®tresse respiratoire. [39][38] Entonox est fr├®quemment utilis├® par le personnel des SMU en milieu pr├®hospitalier.┬Ā[40] Cependant, il existe peu de preuves de son efficacit├®.┬Ā[38]┬Ā[41]
Soins hospitaliers
Les soins hospitaliers pour les douleurs thoraciques commencent par lŌĆÖ├®tude initiale des┬Āsignes vitaux, des voies respiratoires et de la┬Ārespiration dŌĆÖune personne et du niveau de conscience. [42][43] Cela peut ├®galement inclure la connexion┬Āde pontages ECG, de┬Āmoniteurs cardiaques, de┬Ālignes intraveineuses et dŌĆÖautres dispositifs m├®dicaux, selon lŌĆÖ├®valuation initiale.┬Ā[43] Apr├©s avoir ├®valu├® les ant├®c├®dents, les facteurs de risque, lŌĆÖexamen physique, les tests de laboratoire et lŌĆÖimagerie dŌĆÖune personne, la prise en charge commence en fonction des diagnostics suspects.┬Ā[43] Selon le diagnostic, une personne peut ├¬tre plac├®e ├Ā lŌĆÖunit├® de┬Āsoins intensifs, admise ├Ā lŌĆÖh├┤pital ou trait├®e en consultation externe.┬Ā[43] Pour les personnes soup├¦onn├®es de douleurs thoraciques cardiaques ou de┬Āsyndrome coronarien aigu, ou dŌĆÖautres diagnostics ├®mergents tels que le┬Āpneumothorax, lŌĆÖembolie pulmonaire ou la┬Ādissection aortique, lŌĆÖadmission ├Ā┬ĀlŌĆÖh├┤pital est souvent recommand├®e pour un traitement ult├®rieur.┬Ā[43]
Soins ambulatoires
Pour les personnes souffrant de douleurs thoraciques non cardiaques,┬Āla th├®rapie cognitivo-comportementale peut ├¬tre utile en ambulatoire. Une revue Cochrane de 2015 a r├®v├®l├® que la th├®rapie cognitivo-comportementale pouvait r├®duire la fr├®quence des ├®pisodes de douleurs thoraciques au cours des trois premiers mois suivant le traitement.┬Ā[44] Pour les personnes souffrant de douleurs thoraciques dues au┬Āreflux gastro-┼ōsophagien, un┬Āinhibiteur de la pompe ├Ā protons sŌĆÖest av├®r├® ├¬tre le traitement le plus efficace.┬Ā[45] Cependant, le traitement avec des inhibiteurs de la pompe ├Ā protons sŌĆÖest av├®r├® ne pas ├¬tre meilleur que le┬Āplacebo chez les personnes souffrant de douleurs thoraciques non cardiaques non caus├®es par le reflux gastro-┼ōsophagien.┬Ā[45] Pour les causes musculo-squelettiques de douleurs thoraciques, la th├®rapie de manipulation ou la chiropratique,┬ĀlŌĆÖacupuncture ou une recommandation dŌĆÖaugmenter lŌĆÖexercice sont souvent utilis├®s comme traitement.┬Ā[45] Des ├®tudes ont montr├® des r├®sultats contradictoires sur lŌĆÖefficacit├® de ces traitements.┬Ā[45] Une th├®rapie combin├®e┬ĀdŌĆÖanti-inflammatoires non st├®ro├»diens et de th├®rapie de manipulation de lŌĆÖexercice ├Ā domicile sŌĆÖest av├®r├®e plus efficace dans le traitement des douleurs thoraciques musculo-squelettiques.┬Ā[46]
├ēpid├®miologie
La douleur thoracique est un probl├©me de pr├®sentation courant. La douleur thoracique globale est responsable dŌĆÖenviron 6% de toutes les visites aux urgences aux ├ētats-Unis et est la raison la plus fr├®quente dŌĆÖadmission ├Ā lŌĆÖh├┤pital.┬Ā[47] La douleur thoracique est ├®galement tr├©s fr├®quente dans les cliniques de soins primaires, repr├®sentant de 1 ├Ā 3 % de toutes les visites.┬Ā[48] Le taux de visites aux services dŌĆÖurgence aux ├ētats-Unis pour des douleurs thoraciques a diminu├® de 10 % entre 1999 et 2008.┬Ā[49] Mais une augmentation subs├®quente de 13 % a ├®t├® observ├®e entre 2006 et 2011.┬Ā[50] Moins de 20 % de tous les cas dŌĆÖadmission pour douleur thoracique sont consid├®r├®s comme ├®tant dus ├Ā une maladie coronarienne.┬Ā[51] Le taux de douleur thoracique comme sympt├┤me du┬Āsyndrome coronarien aigu varie dŌĆÖune population ├Ā lŌĆÖautre en fonction de lŌĆÖ├óge, du sexe et des┬Āprobl├©mes de sant├® ant├®rieurs.┬Ā[52] En g├®n├®ral, les femmes sont plus susceptibles que les hommes de se pr├®senter sans douleur thoracique (49 % contre 38 %) dans les cas dŌĆÖinfarctus du myocarde.┬Ā[52]
Vaccination
Certains vaccins peuvent causer des douleurs thoraciques comme effet secondaire ind├®sirable.
- La p├®ricardite et la myocardite peuvent ├¬tre un effet secondaire rare de certains vaccins tels que┬Āle vaccin contre la variole.┬Ā[53]
- Les┬Āvaccins ├Ā ARNm Covid-19 ont ├®t├® associ├®s ├Ā la p├®ricardite,[54] mais lŌĆÖincidence est tr├©s rare par rapport ├Ā lŌĆÖincidence de la p├®ricardite chez les personnes atteintes de Covid-19. La┬ĀFDA et┬ĀlŌĆÖAgence europ├®enne des m├®dicaments estiment le risque de p├®ricardite apr├©s le vaccin Covid-19 ├Ā 1 cas pour 100 000 personnes vaccin├®es. [55][56] Le risque de p├®ricardite apr├©s la vaccination contre la Covid-19 a ├®t├® observ├® comme ├®tant plus ├®lev├® chez les hommes ├óg├®s de 16 ├Ā 29 ans et apr├©s avoir re├¦u la deuxi├©me dose du vaccin ├Ā ARNm Covid-19. [57][58]
R├®f├®rences
- Ōåæ Anar a :1,0 1,1 1,2 1,3 1,4 1,5┬Ā1,6 1,7 1,8 Tintinalli, Judith E.┬ĀTintinalliŌĆÖs emergency medicine: a comprehensive study guide.┬ĀHuiti├©me. New York: McGraw-Hill Education, 2016, pp. 325-331.┬ĀISBN 978-0-07-179476-3.┬ĀOCLC 915775025.
- Ōåæ Anar a :2,0 2,1 2,2 2,3 2,4 2,5 2,6┬Ā2,7 Johnson, Ken┬ĀStatPearls, 13-03-2019.┬ĀPMID :┬Ā29262011 (consult├® le 22 juin 2019)
- Gastroenterology & Hepatology, 3, 4, avril 2007, pp. 255-62.┬ĀPMC :┬Ā3099272.┬ĀPMID : 21960837.
- Ōåæ Alpert, Joseph S.┬ĀCardiologie pour le m├®decin de soins primaires. Springer Science & Business Media, 2005, p. 47.┬ĀISBN 9781573402125.
- Ōåæ Anar a :5,0 5,1 BMC Medicine, 11, novembre 2013, p. 239. 10.┬ĀDOI : 1186.1741/7015-11-239-4226211. PMC :┬Ā24207111.┬ĀPMID : <>.
- Ōåæ Adams, James G.┬ĀEmergency Medicine E-Book: Clinical Essentials (Consultation dŌĆÖexperts - en ligne et imprim├®). Elsevier Health Sciences, 2012, p. 449.┬ĀISBN 9781455733941.
- The Medical Clinics of North America, 94, 2, mars 2010, pp. 327-47.┬ĀDOI: 10.1016/j.mcna.2010.01.004. PMID : 20380959.
- Ōåæ Anar a :8,0 8,1 8,2 Tintinalli, Judith E.┬ĀTintinalliŌĆÖs emergency medicine: a comprehensive study guide.┬ĀHuiti├©me. New York: McGraw-Hill Education, 2016, pp. 325-331.┬ĀISBN 978-0-07-179476-3.┬ĀOCLC 915775025.
- Ōåæ Anar a :9,0 9,1 Marx, John A.┬ĀRosenŌĆÖs Emergency Medicine: Concepts and Clinical Practice. Huiti├©me. Philadelphie, Pennsylvanie: Elsevier / Saunders, 2014.┬ĀISBN 978-1-4557-0605-1.┬ĀOCLC 853286850.
- Primary Care, 40, 4, d├®cembre 2013, pp. 863-87, viii.┬ĀDOI: 10.1016/j.pop.2013.08.007. PMID : 24209723.
- Emergency Medicine Clinics of North America, 27, 4, novembre 2009, pp. 685-712, x.┬ĀDOI: 10.1016/j.emc.2009.07.007. PMID : 19932401.
- Ōåæ Anar a :12,0 12,1 Mayo Clinic Proceedings, 85, 3, mars 2010, p. 284. 99ŌĆō10.┬ĀDOI : 4065.2009/mcp.0560.2843115. PMC :┬Ā20194155.┬ĀPMID : <>.
- Primary Care Companion to the Journal of Clinical Psychiatry, 10, 5, 2008, pp. 376-83.┬ĀDOI : 10.4088/PCC.v10n0505. PMC :┬Ā2629063.┬ĀPMID : 19158976.
- Ōåæ Baren, Jill M.┬ĀM├®decine dŌĆÖurgence p├®diatrique. Philadelphie : Saunders/Elsevier, 2008, p. 481.┬ĀISBN 978-1-4160-0087-7.
- Ōåæ Anar a :15,0 15,1 Tintinalli, Judith E.┬ĀTintinalliŌĆÖs emergency medicine: a comprehensive study guide.┬ĀHuiti├©me. New York: McGraw-Hill Education, 2016, pp. 325-331.┬ĀISBN 978-0-07-179476-3.┬ĀOCLC 915775025.
- JAMA, 316, 7, ao├╗t 2016, pp. 754-63.┬ĀDOI: 10.1001/jama.2016.10026. PMID : 27533160.
- Ōåæ Anar a :17,0 17,1 17,2 17,3 17,4 17,5┬Ā17,6 17,7 17,8 Mayo Clinic Proceedings, 85, 3, mars 2010, p. 284. 99ŌĆō10.┬ĀDOI : 4065.2009/mcp.0560.2843115. PMC :┬Ā20194155.┬ĀPMID : <>.
- ┬½ NIH: R├®sum├® du trouble de lŌĆÖ┼ōsophage du marteau-piqueur ┬╗. National Institutes of Health, Genetic and Rare Diseases Information Center (GARD) des National Institutes of Health des ├ētats-Unis. (consult├® le 29 octobre 2020)
- Mayo Clinic: Sympt├┤mes et causes de douleurs thoraciques.┬ĀU.S.A. Mayo Clinic: Douleur thoracique, sympt├┤mes et causes. (consult├® le 29 octobre 2020)
- Ōåæ Anar a :20,0 20,1 Primary Care Companion to the Journal of Clinical Psychiatry, 10, 5, 2008, pp. 376-83. 10ŌĆō4088.┬ĀDOI : 10.0505/PCC.v2629063n19158976. PMC :┬Ā<>.┬ĀPMID : <>.
- JAMA, 294, 20, novembre 2005, pp. 2623-9.┬ĀDOI: 10.1001/jama.294.20.2623. PMID :┬Ā16304077 [Consult├® : gratuit].
- JAMA,┬Ā 280, 14, octobre 1998, pp. 1256-63.┬ĀDOI: 10.1001/jama.280.14.1256. PMID : 9786377.
- Ōåæ Anar a :23,0 23,1 The Western Journal of Emergency Medicine, 18, 4, juin 2017, p. 752. 760ŌĆō10.┬ĀDOI: 5811.2017/westjem.3.32666.5468083. PMC :┬Ā28611898.┬ĀPMID : <>.
- JAMA, 283, 24, juin 2000, p├Āg. 3223ŌĆō9.┬ĀDOI: 10.1001/jama.283.24.3223. PMID :┬Ā10866870 [Consult├® : gratuit].
- BMJ,┬Ā311, 7021, 23-12-1995, pp. 1660-1.┬ĀDOI: 10.1136/bmj.311.7021.1660. PMC :┬Ā2539106.┬ĀPMID : 8541748.
- The American Journal of Medicine, 117, 5, septembre 2004, pp. 334-43.┬ĀDOI: 10.1016/j.amjmed.2004.03.021. PMID : 15336583.
- Ōåæ Anar a :27,0 27,1 Marx, John A.┬ĀRosenŌĆÖs Emergency Medicine: Concepts and Clinical Practice. Huiti├©me. Philadelphie, Pennsylvanie: Elsevier / Saunders, 2014.┬ĀISBN 978-1-4557-0605-1.┬ĀOCLC 853286850.
- Mem├│rias do Instituto Oswaldo Cruz, 108, 7, novembre 2013, pp. 939-42.┬ĀDOI: 10.1590/0074-0276130644. PMC :┬Ā3970650.┬ĀPMID : 24141968.
- Emergency Medicine Clinics of North America, 27, 4, novembre 2009, pp. 685-712, x.┬ĀDOI: 10.1016/j.emc.2009.07.007. PMID : 19932401.
- Ōåæ Anar a :30,0 30,1 Tintinalli, Judith E.┬ĀTintinalliŌĆÖs emergency medicine: a comprehensive study guide.┬ĀHuiti├©me. New York: McGraw-Hill Education, 2016, pp. 325-331.┬ĀISBN 978-0-07-179476-3.┬ĀOCLC 915775025.
- International Journal of Cardiology, 168, 3, octobre 2013, pp. 2153-8.┬ĀDOI: 10.1016/j.ijcard.2013.01.255. PMID :┬Ā23465250 [Consult├® : gratuit].
- Netherlands Heart Journal, 16, 6, juin 2008, pp. 191-6.┬ĀDOI : 10.1007/BF03086144. PMC :┬Ā2442661.┬ĀPMID : 18665203.
- CJEM ,┬Ā12, 2, mars 2010, pp. 128-34.┬ĀDOI : 10.1017/S148180350001215X. PMID :┬Ā20219160 [Consult├® : gratuit].
- Ōåæ Anar a :34,0 34,1 Marx, John A.┬ĀRosenŌĆÖs Emergency Medicine: Concepts and Clinical Practice. Huiti├©me. Philadelphie, Pennsylvanie: Elsevier / Saunders, 2014.┬ĀISBN 978-1-4557-0605-1.┬ĀOCLC 853286850.
- Ōåæ Anar a :35,0 35,1 Archives of Internal Medicine, 166, 13, juillet 2006, p. 1350. 6ŌĆō10.┬ĀDOI: 1001.166/archinte.13.1350.16831999. PMID :┬Ā<> [Consult├® : gratuit].
- Litt HI, Gatsonis C, Snyder B, Singh H, Miller CD, Entrikin DW┬Āet coll. ┬½┬ĀAngiographie CT pour une sortie s├╗re des patients atteints de syndromes coronariens aigus possibles┬Ā┬╗.┬ĀN Engl J Med, 366, 15, 2012, p. 1393. 403-10.┬ĀDOI: 1056.1201163/NEJMoa22449295. PMID : <>.
- Turnipseed SD, William ST, Deborah BD, Erik GL┬Āet al. ┬½┬ĀFr├®quence du syndrome coronarien aigu chez les patients avec un ├®lectrocardiogramme normal effectu├® en pr├®sence ou en absence de douleur thoracique ┬╗.┬ĀAcademic Emergency Medicine, 16, 6, 2009, pp. 495-499. 10-1111.┬ĀDOI: 1553.2712/j.2009-00420.3.2023.x (consult├® le <> f├®vrier <>)
- Ōåæ Anar a :38,0 38,1 38,2 Circulation, 122, 18 Suppl 3, novembre 2010, p. 787. S817 ├Ā 10.┬ĀDOI : 1161.110/CIRCULATIONAHA.971028.20956226. PMID :┬Ā<> [Consult├® : gratuit].
- ┬½ Faits saillants des lignes directrices AHA 2010 pour la RCR et lŌĆÖECC ┬╗.┬ĀAssociation am├®ricaine du c┼ōur. Archiv├® de┬ĀlŌĆÖoriginal le 2017-01-06. (consult├® le 14 novembre 2022)
- Emergency Nurse, 10, 9, f├®vrier 2003, pp. 15-9.┬ĀDOI: 10.7748/en2003.02.10.9.15.c1090. PMID : 12655961.
- ┬½┬ĀEntonox pour le traitement des douleurs thoraciques non diagnostiqu├®es: efficacit├® clinique et lignes directrices ┬╗.┬ĀAgence canadienne des m├®dicaments et des technologies de la sant├®. Archiv├® ├Ā partir de┬ĀlŌĆÖoriginal le 29 septembre 2011. (consult├® le 12 juillet 2011)
- Ōåæ Tintinalli, Judith E.┬ĀTintinalliŌĆÖs emergency medicine: a comprehensive study guide.┬ĀHuiti├©me. New York: McGraw-Hill Education, 2016, pp. 325-331.┬ĀISBN 978-0-07-179476-3.┬ĀOCLC 915775025.
- Ōåæ Anar a :43,0 43,1 43,2 43,3┬Ā43,4 Marx, John A.┬ĀRosenŌĆÖs Emergency Medicine: Concepts and Clinical Practice. Huiti├©me. Philadelphie, Pennsylvanie: Elsevier / Saunders, 2014.┬ĀISBN 978-1-4557-0605-1.┬ĀOCLC 853286850.
- The Cochrane Database of Systematic Reviews, 2021, 6, juin 2015, p. 004101. CD10.┬ĀDOI: 1002.14651858/004101.cd5.pub6599861. PMC :┬Ā26123045.┬ĀPMID : <>.
- Ōåæ Anar a :45,0 45,1┬Ā45,2 45,3 PLOS ONE, 9, 8, 11-08-2014, p. 104722. E2014.┬ĀBibcode:┬Ā9PLoSO... 4722j10B.┬ĀDOI: 1371.0104722/journal.pone.4128723. PMC :┬Ā25111147.┬ĀPMID :┬Ā<> [Consult├® : gratuit].
- Primary Care, 40, 4, d├®cembre 2013, pp. 863-87, viii.┬ĀDOI: 10.1016/j.pop.2013.08.007. PMID : 24209723.
- The Western Journal of Emergency Medicine, 18, 4, juin 2017, pp. 752-760.┬ĀDOI: 10.5811/westjem.2017.3.32666. PMC :┬Ā5468083.┬ĀPMID : 28611898.
- The Medical Clinics of North America, 94, 2, mars 2010, pp. 259-73.┬ĀDOI: 10.1016/j.mcna.2010.01.007. PMID : 20380955.
- Produits -┬ĀData Briefs - Num├®ro 43 - Septembre 2010 ┬╗.┬Āwww.cdc.gov. (consult├® le 19 janvier 2018)
- ┬½┬ĀTendances des visites aux services dŌĆÖurgence, 2006-2011 ┬╗.┬ĀHCUP Statistical Brief #179. Agence pour la recherche et la qualit├® des soins de sant├®, septembre 2014.
- Alimentary Pharmacology & Therapeutics, 16, 7, juillet 2002, pp. 1217-23.┬ĀDOI: 10.1046/j.1365-2036.2002.01296.x. PMID :┬Ā12144570 [Consult├® : gratuit].
- Ōåæ Anar a :52,0 52,1 JAMA, 283, 24, juin 2000, p. 3223. 9ŌĆō10.┬ĀDOI: 1001.283/jama.24.3223.10866870. PMID :┬Ā<> [Consult├® : gratuit].
- BMJ Case Reports, 2018┬Ā, mars 2018.┬ĀDOI : 10.1136/bcr-2017-223523. PMC :┬Ā5878341.┬ĀPMID : 29572367.
- ┬½┬ĀEpid├®miologie de la myocardite et de la p├®ricardite apr├©s la vaccination ├Ā ARNm par produit vaccinal ┬╗.
- Basso,┬ĀCristina┬ĀNew England Journal of Medicine, 387, 16, 20-10-2022,┬Āpp. 1488-1500.┬ĀDOI: 10.1056/NEJMra2114478.
- Lancet Respir Med, 10, 7, juillet 2022, pp. 679-688.┬ĀDOI : 10.1016/S2213-2600(22)00059-5. PMC :┬Ā9000914.┬ĀPMID : 35421376.
- JAMA, 327, 4, janvier 2022, pp. 331-340.┬ĀDOI: 10.1001/jama.2021.24110. PMC :┬Ā8790664.┬ĀPMID : 35076665.
- New England Journal of Medicine, 385, 23, 02-12-2021, pp. 2140-2149.┬ĀDOI: 10.1056/NEJMoa2109730.
Liens externes



 Un blocage des art├©res coronaires peut entra├«ner une crise cardiaque
Un blocage des art├©res coronaires peut entra├«ner une crise cardiaque
 Le reflux gastro-┼ōsophagien est une cause fr├®quente de douleur thoracique chez les adultes
Le reflux gastro-┼ōsophagien est une cause fr├®quente de douleur thoracique chez les adultes
Afegeix-hi un comentari: